Zusammenfassung
Ein Osteochondraler Defekt am Talus ist ein Gebiet mit abnormalem, geschädigtem Knorpel und Knochen oben am Sprungbein (der untere Knochen des Sprunggelenks). Meist folgt dies auf eine traumatische Verletzung wie etwa eine schwere Knöchelverstauchung. Ein osteochondraler Defekt am Talus kann aber auch durch chronische Überlastung aufgrund einer Fehlstellung des Knöchels entstehen.
Ein osteochondraler Defekt tritt typischerweise an zwei Stellen am Talus auf (Abb. 1A und 1B):
- Am inneren, oberen Teil des Talus (mediales Talusgewölbe) oder
- Am äusseren, oberen Teil des Talus (antero-laterales Talusgewölbe).
Dieser Defekt kann durch eine traumatische Verletzung oder durch chronische Überlastung entstehen.
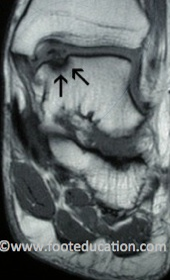
Abb. 1: MRI des medialen (inneren) Talus 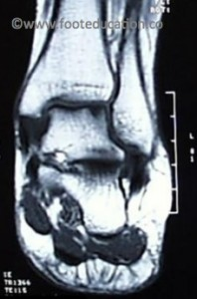
Abb. 1B: MRI des lateralen (äusseren) Talus
Klinische Präsentation
Ein osteochondraler Defekt am Talus ist häufig asymptomatisch und wird meist zufällig in einem MRI entdeckt, das wegen eines anderen Problems gemacht wurde. Ist der Defekt aber gross genug oder ist der darüber liegende Knorpel verschoben, kann ein osteochondraler Defekt am Talus symptomatisch werden. Patienten mit dieser Krankheit klagen häufig über Schmerzen und Unwohlsein auf der Innenseite (medialer Talus Defekt) oder der Aussenseite (antero-lateraler Defekt) des Knöchels. Wenn zusätzlich ein loses Knorpel- oder Knochenfragment vorhanden ist, können die Patienten ein klickendes Geräusch des Knöchels beschreiben. In der Regel nehmen die Schmerzen bei Bewegung zu. Einem osteochondralen Defekt auf der Aussenseite des Talus (antero-lateraler Defekt) geht typischerweise ein Drehtrauma voraus, wie etwa eine Knöchelverstauchung. Ein osteochondraler Defekt auf der Innenseite des Talus (medialer Defekt) entsteht dagegen eher bei chronischer Überlastung des medialen Talus, wie etwa bei einem Spitzfuss. Bei der klinischen Untersuchung fällt häufig lokalisierter Schmerz und eine Schwellung an der Vorderseite des Knöchels auf (Sprunggelenkslinie).
Bildgebende Untersuchungen
Ein Röntgenbild kann helfen einen osteochondralen Defekt am Talus zu diagnostizieren. Ein Gebiet mit verminderter Dichte im Röntgenbild (Abb. 2) kann auf einen osteochondralen Defekt hinweisen, oft ist das Röntgenbild aber unauffällig. Der Goldstandart für die Diagnose eines osteochondralen Defektes am Talus ist ein MRI des Knöchels (Abb. 3).
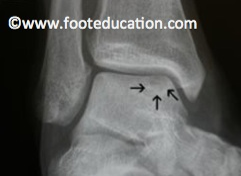
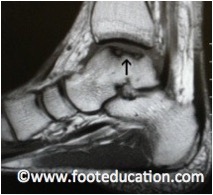
Abbildung 3A: MRT Seitenansicht eines osteochondralen Defektes am Talus 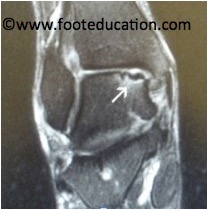
Abbildung 3B: MRT AP (Ansicht von vorne) eines osteochondralen Defektes am Talus
Behandlung
Nicht-operative Behandlung
Wird ein osteochondraler Defekt am Talus früh diagnostiziert und der Defekt ist nicht verschoben und noch relativ klein, kann eine konservative Behandlung erfolgreich sein. Jüngere Patienten, vor Allem noch wachsende Kinder und Jugendliche haben dabei eine viel bessere Heilungschance als Erwachsene. Es gibt verschiedene nicht-operative Behandlungsmöglichkeiten eines osteochondralen Defektes am Talus, unter Anderem:
- Physiotherapie zur Stärkung der Muskeln um den Knöchel, Verbesserung des Bewegungsausmasses und der Balance (Propriozeption).
- Protektive Schienung (z.B. Knöchelschoner) um die Belastung des Knöchels zu verringern.
Bei jungen Patienten hat die Verletzung eine Chance abzuheilen, daher ist es möglich einen akuten, nicht verschobenen osteochondralen Defekt des Talus mit Immobilisation in einem Gips oder einem steifen Schuh zu behandeln.
Operative Behandlung
Eine operative Behandlung ist indiziert bei einem verschobenen osteochondralen Defekt am Talus oder einem Defekt der sich durch konservative Behandlung nicht verbessert hat. Zu den operativen Behandlungen eines osteochondralen Defektes am Talus gehören:
- Arthroskopisches Débridement (Reinigung) und Mikrofraktur des Defektes. Dies ist das Standard Operationsverfahren bei einem osteochondralen Defekt am Talus und führt zu guten bis exzellenten Resultaten bei 75-80% der Patienten mit einem typischen Defekt (kleiner als 15mm²).
- Ostochondraler autologer Autograft (OATs Verfahren) Das OATs Verfahren ist reserviert für Patienten, welche mit einer arthoroskopischen Reinigung (Débridement) und Mikrofraktur behandelt wurden und sich das Problem nicht verbessert hat, oder für Patienten mit einem sehr grossen Defekt (>20mm²). Dieses Verfahren wird ebenfalls Mosaikplastik genannt. Der theoretische Vorteil dieses Verfahrens ist, dass der beschädigte Knorpel mit echtem Knorpel des Patienten von einer anderen Stelle (z.B. von Knie) ersetzt wird. Die grösten Nachteile im Vergleich zum arthoskopischen Débridement, ist die längere Erholungszeit und die höhere Komplikationsrate.
- Osteochondraler Allograft (Von einem Spender): Ein Knochen- und Knorpelfragment kann ebenfalls von einem verstorbenen Spender gewonnen werden und in den osteochandralen Defekt am Talus transplantiert werden. Dabei muss kein Knochen und Knorpel von einer anderen Stelle des Patienten (z.B. von Knie) gewonnen werden. Zuerst müssen aber Bluttest durchgeführt werden um sicher zu stellen, dass der Spender keine Krankheiten hatte (z.B. HIV, Hepatitis B, etc.) und dies dauert 15-30 Tage. Während dieser Zeit sterben viele der Knorpelzellen ab, was das Ergebnis der Transplantation negativ beeinflussen kann. Bei grossen osteochondralen Defekten des Talus wurden osteochondrale Allografts mit Erfolg transplantiert. Trotzdem können grosse Defekte problematisch sein, da nach der Transplantation erst eine neue Blutversorgung des Transplantats hergestellt werden muss und das Transplantat einbrechen kann. Dies ist einer der Gründe, weshalb die komplette Knöcheltransplantation nicht so erfolgreich ist, wie viele Chirurgen gehofft hatten.
- Autologe Chrondrozyten Transplantation: Es gab Versuche, Knorpelzellen eines Patienten zu gewinnen, diese im Labor zu züchten und danach zurück in den osteochondralen Defekt am Talus zu implantieren. Unglücklicherweise zeigte dieser Ansatz bisher nicht die gewünschten Ergebnisse. Eine der Hürden dieser Technik ist, dass die Knorpelzellen selbst nur einen kleinen Teil des „normalen Knorpels“ ausmachen. Ein viel grösserer Anteil des Knorpels besteht aus der umgebenden „Matrix“ welche komplex organisiert ist und im Labor noch nicht reproduziert werden konnte.
Andere Verfahren
Bestehen daneben noch andere grössere Probleme, kann es nötig sein, diese beim Zeitpunkt der Operation ebenfalls zu behandeln. Dazu gehören:
- Eine Operation zur Behandlung einer Sprunggelenksinstabilität wie eine Reparation der seitlichen Knöchelbänder (Brostrom Verfahren).
- Eine Fersenbein Osteotomie um schwere Fehlstellungen des Rückfusses zu korrigieren.
Editiert von Arno Frigg, MD am 25. März 2013
